病態
頚椎症は年齢による変化(加齢性変化)で頚椎の形状が変化することを指します。この変化によって、脊髄が圧迫を受け脊髄症を発症する場合を頚椎症性脊髄症、椎間孔の狭窄を来して肩甲部・上肢の痛みを主体とした神経根症を呈した場合を頚椎症性神経根症、肩甲帯上肢の筋萎縮・筋力低下をきたす場合は頚椎症性筋萎縮症とよびます。
参考:日本整形外科学会HP
https://www.joa.or.jp/public/sick/condition/cervical_spondylotic_myelopathy.html
https://www.joa.or.jp/public/sick/condition/cervical_radiculopathy.html
症状
頚椎症性脊髄症
手や足のしびれ、バランスがとりづらい歩行障害、頚部痛、手指の運動(書字・ボタンかけ)障害、四肢・体幹の感覚障害、四肢の筋力低下、膀胱直腸障害(トイレに行く回数が頻回になる、便秘など)などがみられます。
頚椎症性神経根症
脊髄症とは異なり足の症状や膀胱直腸の障害は起こらず、主に片側の上肢に痛みやしびれが生じます。ひどい場合は筋力低下をきたすこともあります。
頚椎症性筋萎縮症
肩周囲の筋萎縮が生じる近位型と手指の筋萎縮が起こる遠位型があります。前者は中位頚椎における神経圧迫が原因で起き肩・腕の挙上困難となり、後者は下位頚椎の神経障害によって手首の運動や指の屈伸動作の障害が起きます。
検査
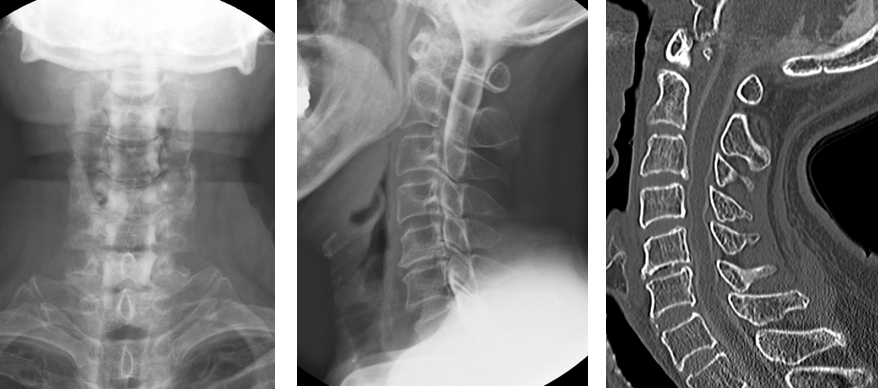
X線検査 骨棘の形成や椎体のすべり症の所見が見られることが多いです。動態撮影を行い、関節の安定性を見ることもあります。
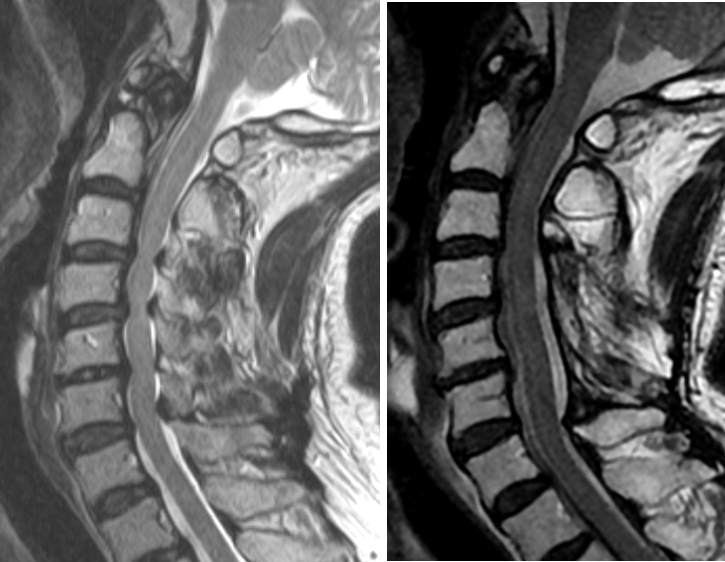
MRI検査 脊髄症は脊髄圧迫所見が見られます(左図)。圧迫が高度であったり、病歴が長いと脊髄内の輝度変化がみられることもあります(右図横断面)。神経根症・筋萎縮症は椎間孔の狭窄によって神経根の圧迫所見が見られます。
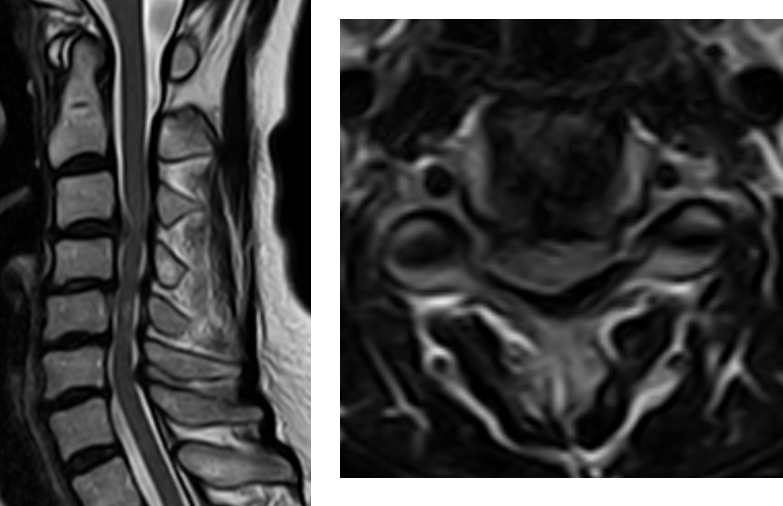
脊髄造影検査 当科では安全な手術を計画、また詳細な病態を把握するために脊髄造影を行っています。MRIでは困難な動態撮影によって脊髄圧迫所見を見ることができます(左・真ん中図)。検査後にCT検査も行い、詳細な病態を評価することができます(右図)。
治療
薬物療法 軽度のしびれや頚部の痛みの場合は対症療法として消炎鎮痛剤、ステロイド、ビタミンB12などが用いられます。頚椎症性神経根症には非ステロイド性消炎鎮痛剤、プレガバリン、ワクシニアウイルス接種家兎炎症皮膚抽出液、ビタミンB12、三環系抗うつ薬などが有効といわれています。
手術療法
四肢のしびれの悪化や巧緻運動障害また痙性歩行により日常生活が障害される場合は手術適応となります。方法は主に前方除圧固定術(前方法)と椎弓形成術(後方法)の2種類があり、いずれも術後成績は良好です。神経圧迫の程度や頚椎の形態により決めています。尚、当科では頚椎症の研究を盛んに行ってきました。頚椎の形態が後弯位(前かがみ)、脊髄の前側の圧迫が大きい場合などは前方除圧固定術の方がより良好な神経回復をもたらすことを世界に先駆けて報告しています(参考文献ハイパーリンク)。
前方除圧固定術 首の前から頚椎前側に到達して、脊髄前方圧迫を取り除きます。圧迫部位が深く、重要血管などに近い場所にある際は、ナビゲーション画像情報を利用したAugmented reality (AR)技術を顕微鏡に映し出して安全で効率的な除圧操作を行っています(左図)。除圧は基本的には当科で開発・製品化したハイドロキシアパタイト/コラーゲンに 骨髄液を含侵させて椎体間ケージ内に挿入して、固定を行っています。

人工骨リフィット:PENTAX社カタログより引用
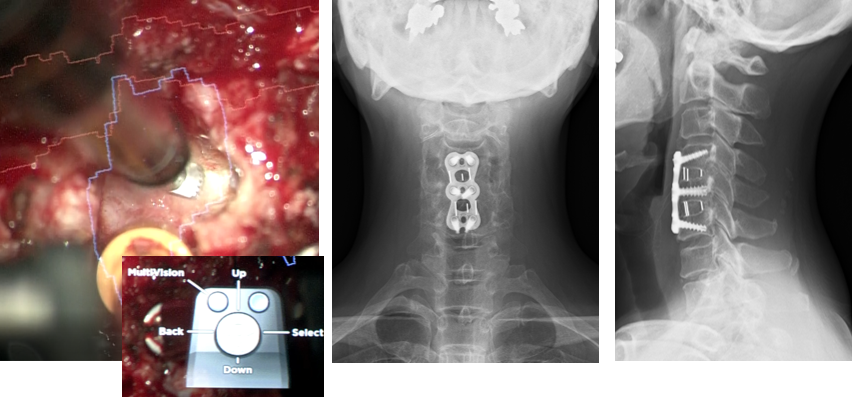
頚椎椎弓形成術(場合により固定術の併用) 首の後ろから頚椎後方に到達し、椎弓(頚椎の骨の後ろの部分)を観音開きにして脊髄の圧迫を取り除きます(左:術前、右:術後)。術後は頚椎カラーを2-4週程度していただくことがあります。